結腸がんの手術(治療)
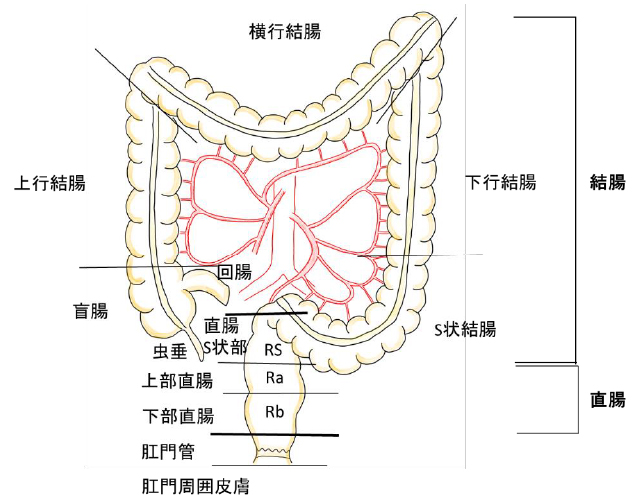
大腸は、大きく結腸と直腸の2つに分けられます。小腸が右下腹部で終わり、結腸が始まります。結腸は、右下腹部で盲端となっている盲腸、右側腹部を上行する上行結腸、右側から左側へ渡る横行結腸、左側を下降する下行結腸、カーブを描きながら直腸に至るS状結腸の5つに分けられます。
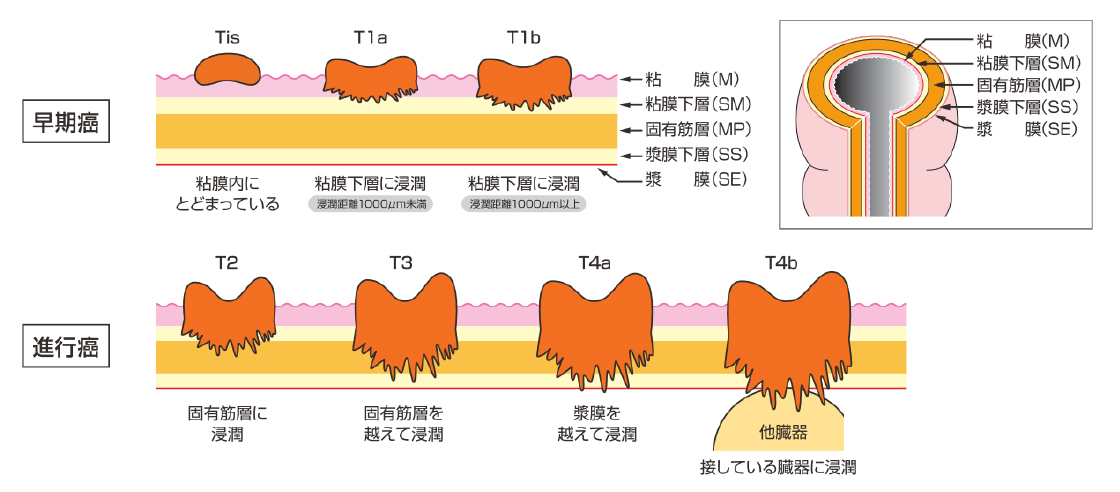
結腸に悪性腫瘍が発生し、深達度(=深さ)が粘膜下層を超える場合(T1bより深い場合)には手術の適応となります。粘膜下層を超える悪性腫瘍は周囲のリンパ節に転移をしている可能性が高まるため、腫瘍のみで無く周囲のリンパ節も一緒に切除する必要があるからです。
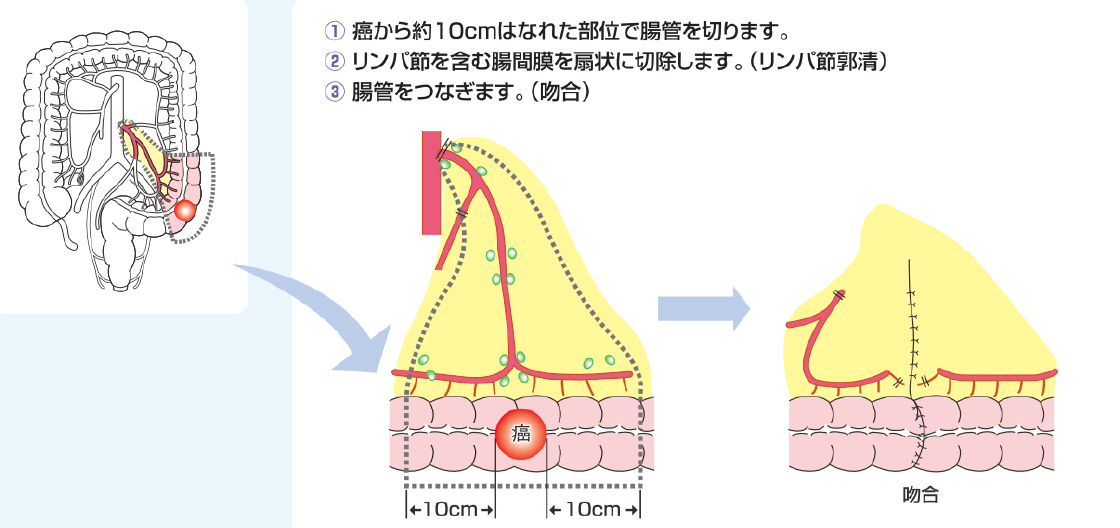
手術は、腫瘍から十分に距離をとって(約10cm)腸管を切離し、血管に沿って存在するリンパ節も同時に扇状に切除してきます。その後、残った腸管をつなぎ合わせて弁の通り道を作り直す、「吻合」を行います。
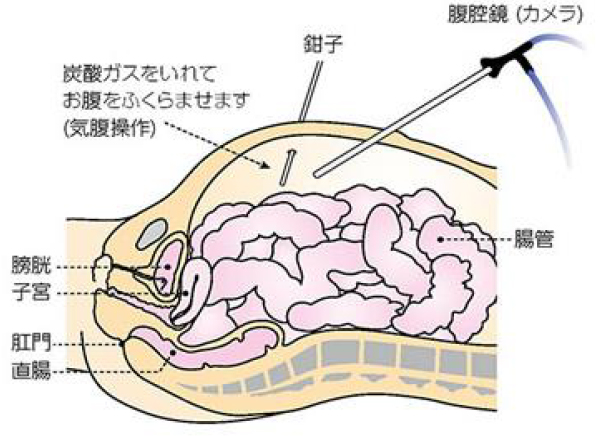
上記、手術手技を現在は、主に腹腔鏡を用いて行っております。
腹腔鏡手術とは、5mm~12mmの孔を通常は5カ所(状況に応じて増減します)あけて、棒状の腹腔鏡というカメラを腹腔内に挿入し、二酸化炭素で腹腔内を膨らませて手術するスペースをつくり、鉗子と呼ばれる棒状の手術器具を用いて手術操作の大半を腹腔内で行う術式になります。その後、5cm程度の小切開を行い、腫瘍を含む腸管の切除、残った腸管の吻合を行います。
お腹の創
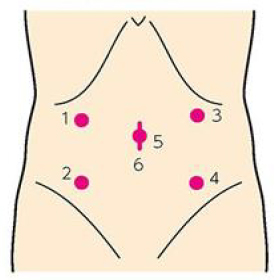
腹腔鏡下手術
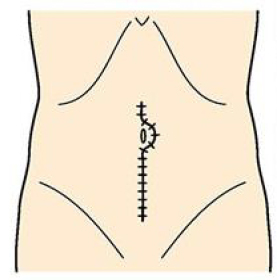
開腹手術
全身状態や現在治療中のご病気、がんの進行度などにより、腹腔鏡手術ではなく開腹手術をおすすめする場合もあります。手術中の判断で、腹腔鏡手術から開腹手術に移行する場合もあります。
詳細に付きましては、一度受診してご相談いただければ、患者様に適した治療をご提案させていただきます。
*図は「大腸癌研究会 IC用資料」(患者さんのための大腸癌治療ガイドライン 2014年版 金原出版 図5、図25、もっと知ってほしい大腸がんのこと 2014年版 金原出版 図表 5、図表 8)から抜粋





